Killer
- Tubusdislokation / Fehlintubation (unbemerkt)
- Hyperkapnie / CO2-Narkose
- Spannungspneumothorax (unbehandelt)
- Fulminante Aspiration (bei nicht intubierten Pat.)
Erste Schritte
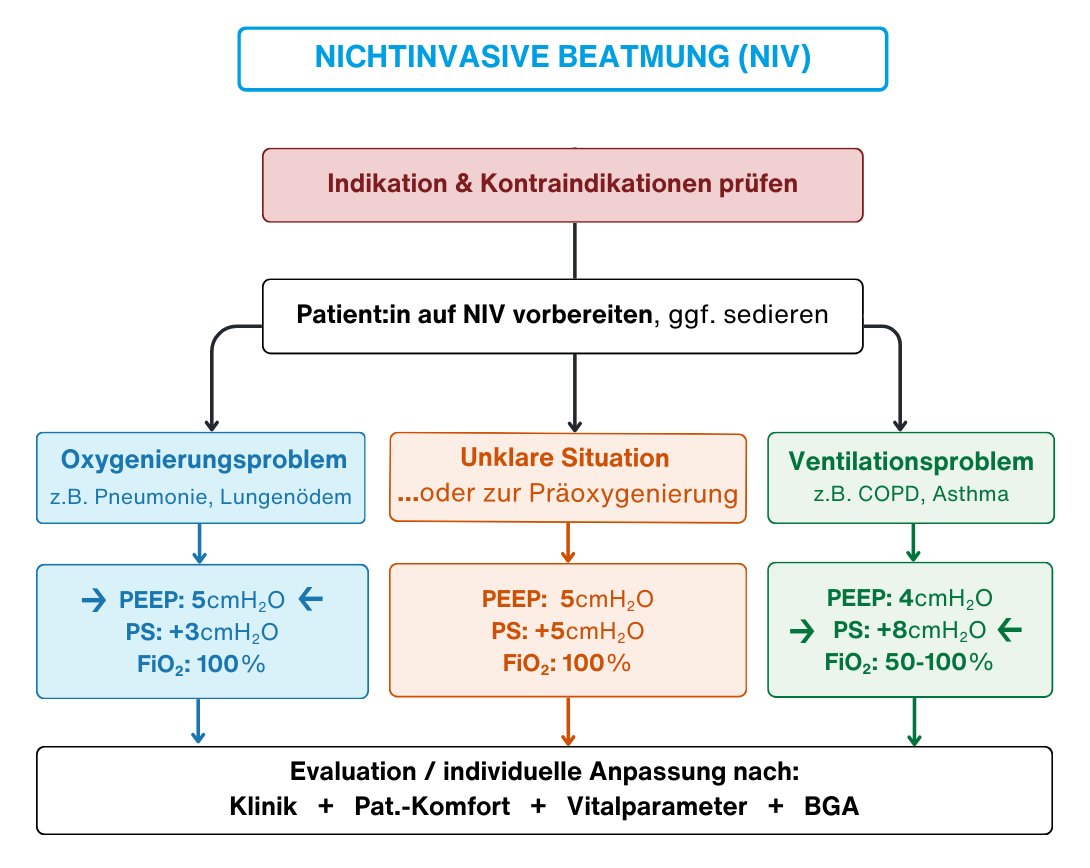
Nichtinvasive Beatmung - Flowchart
Invasive Beatmung - Flowchart
Akutes Beatmungsproblem: DOPES + HANDS Schema
Tipps
- Bei akuter Hypoxie existiert KEINE Kontraindikation zur Sauerstoffgabe
- Berechnung von Beatmungsvolumina generell nach Ideal-Gewicht (bei Adipositas wächst die Lunge nicht mit)
- Patient:innen, welche unter hochdosierter Sauerstoffgabe (>10l/min via Reservoirmaske) gerade noch "akzeptable" O2-Sättigung um 90% erreichen, sind potentiell kritisch krank - akute respiratorische Dekompensation (mit notwendiger Atemwegssicherung) ist rasch und unvermittelt möglich!
- Umgang mit tracheotomierten Pat.: Tracheostoma-Notfall
Fokus Präklinik
- Akutes Beatmungsproblem: DOPES + HANDS - Schema
- Umgang mit tracheotomierten Pat.: Tracheostoma-Notfall
- Heimbeatmete Pat.: Möglichst Pat.-eigenes Beatmungsgerät inkl. Strom- und Sauerstoffadapter mitnehmen (Pat. sind an das Gerät gewöhnt)
- Voranmeldung / Absprache vor Transportbeginn: Heimbeatmete Pat. belegen in der Klinik in der Regel ein Intensivbett!
- Genaue Anamnese bezüglich Keime / Keimbesiedelung (insb. MRSA, MRGN) ist für die Klinik essentiell
- Insb. bei längeren Transporten: Sauerstoffbedarf und -vorratDiese Rechenhilfe findest du in der Notfallguru-App berechnen!
(Be)atmungs-Grundlagen
Bei allen Formen der Atemunterstützung und Beatmung im Notfall ist es das Ziel, eine adäquate Oxygenierung (Vermeiden der Hypoxie) und ausreichende Decarboxylierung sicherzustellen.
Atemmechanik
Physiologische Atemmechanik
Inspiration = aktive Kontraktion insp. Atemmuskulatur (Zwerchfell, Mm. intercostales externus und ggf. Atemhilfsmuskulatur)
→ Vergrößerung Thorax-Volumen → Lunge ist über Pleura adhäsiv mit Thoraxwand verbunden und folgt Thoraxbewegung
→ Vergrößerung Lungen-Volumen → wegen Volumenvergrößerung Unterdruck in der Lunge
→ Lufteinstrom entlag des Druckgefälles von Umgebung und Lunge
Exspiration = Relaxation insp. Atemmuskulatur, ggf. Kontraktion exsp. Atemmuskulatur (Mm. intercostales internus, Bauchmuskulatur, Latissimus) + passive Rückstellkräfte der elastischen Fasern der Lunge
→ Verkleinerung Lungen- und Thorax-Volumen
→ alveolärer Überdruck → Luftausstrom
Atemmechanik bei invasiver Beatmung (Überdruckbeatmung)
Inspiration: Erhöhtes Druckniveau → Lufteinstrom
→ steigende alveoläre (und intrathorakale) Drücke
→ Erreichen von Druck- oder Volumenbegrenzung → Beendigung der Inspiration
Exspiration: Vermindertes Druckniveau → Bereits vorhandener alveolärer Überdruck + passive Rückstellkräfte der Lunge → Luftausstrom (passiv)
Atemphysiologie (Grundbegriffe)
- AZV (Atemzugvolumen): 6-7ml/kg
- AF (Atemfrequenz): 10-15/min (Atemfrequenz Kinder altersabhängig höher)
- AMV (Atemminutenvolumen): Atemzugvolumen x Atemfrequenz: ca. 6-8l/min. (bei Anstrengung, Tachypnoe etc. teils auch massiv erhöht ("Hyperventilation"); z.B. kompensatorische Hyperventilation bei metabolischer Azidose (über)lebenswichtig).
- Compliance: Dehnungsfähigkeit (Elastizität) der Lunge
- Einschränkung (Restriktion) u.a. durch Vernarbung/Fibrosierung, Pneumothorax/Hämatothorax, Lungenödem, Pneumonie
- Resistance: Strömungswiderstand (Atemwegswiderstand)
- Abhängig von Durchmesser der Atemwege. Einschränkung (Obstruktion) typischerweise bei Asthma, COPD und -. Exazerbation, auch bei Schleim, Tubus, mechanischer Atemwegsobstruktion
Beatmung (Grundbegriffe)
Es gibt gibt zahlreiche Formen der Beatmung und in der Akut- und Notfallmedizin. Erschwert wird die Auseinandersetzung durch eine Vielzahl (firmenspezifischer) Eigennahmen für Einstellungen sowie unterschiedliche Maßeinheiten bei Beatmungsdrücken. Anbei ein Überblick über typische Beatmungsformen in der Notfallmedizin:
Beatmungsformen
- VCV (Volumenkontrollierte Beatmung), Synonyme: VC, VC-AC
- Volumenkontrollierte Beatmungsformen u.a.: IPPV, CMV, SIMV, MMV
- PCV (Druckkontrollierte Beatmung), Synonyme: PC, PC-AC, DKV
- Druckkontrollierte Beatmungsformen u.a.: BIPAP, DuoPAP, APRV
- Spontane Beatmungsformen: CPAP, CPAP-ASB, Spn-CPAP
- Kombinierte Beatmungsformen, u.a.: ASV
Beatmungsdrücke
durch Beatmungsgerät gemessene Drücke:
- PEEP (positiver endexspiratorischer Atemwegsdruck), Synonym „EPAP“: Der Minimaldruck, der vom Beatmungsgerät aufrecht erhalten wird und somit immer in der Lunge verbleibt. Verhindert exspiratorischen Kollaps von Alveolen, "schient" Atemwege; erhöht intrathorakalen Druck → verminderter venöser Rückstrom.
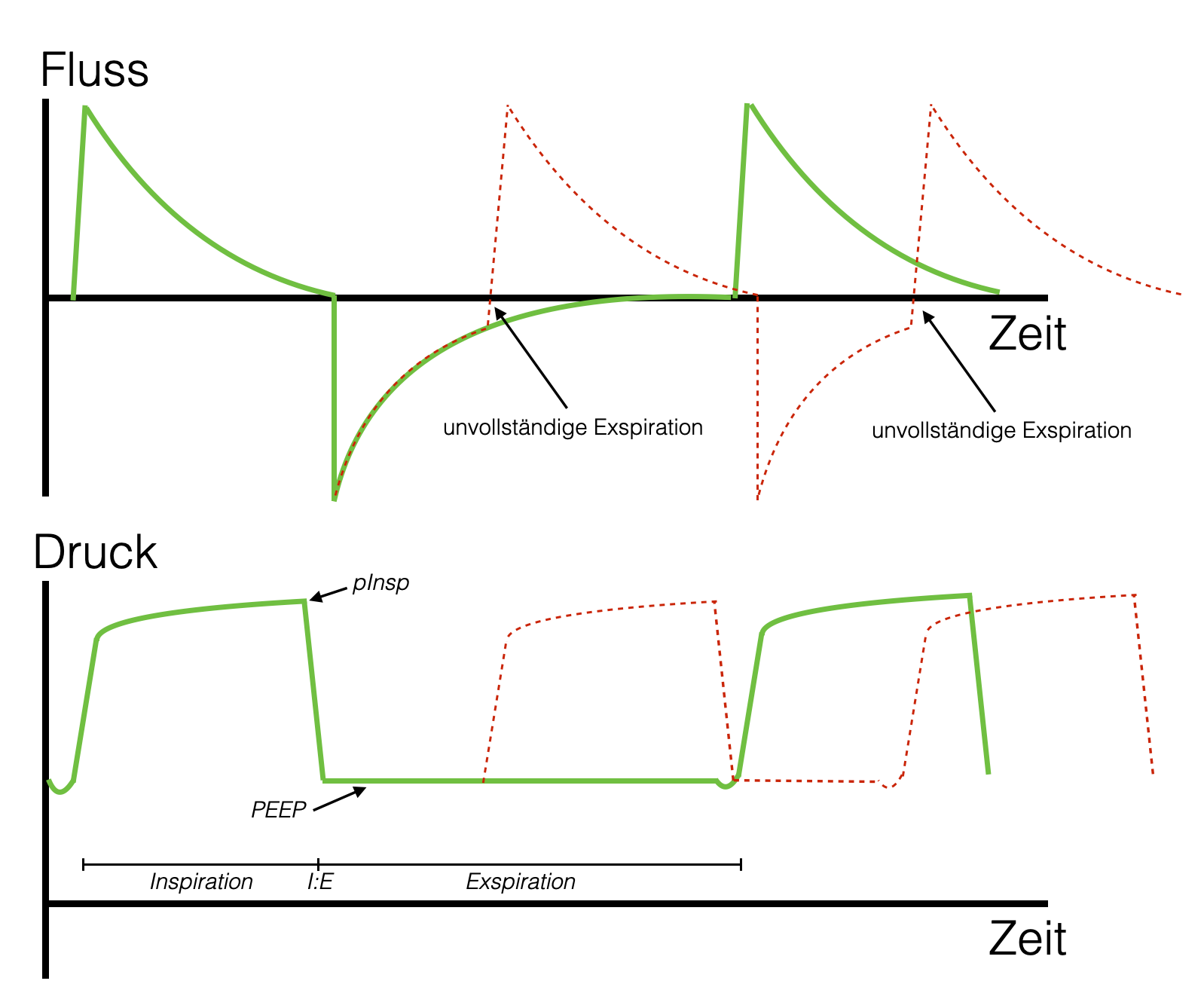
- PEEPi (intrinsischer PEEP), Synonym „air trapping“: Falls Inspirationsvolumen > Exspirationsvolumen, bleibt Luft in den Alveolen zurück - typisch bei Pat. mit obstruktiven Lungenerkrankungen.
Bei zunehmendem PEEPi droht akute Überblähung mit Schädigung der Lunge, z.B. Pneumothorax (insb. bei Lungenemphysem / COPD!)
Manche Beatmungsgeräte können „gefangenes" Volumen messen (Vtrap).
s. Grafik „unvollständige Exspiration“.
- PEEPi (intrinsischer PEEP), Synonym „air trapping“: Falls Inspirationsvolumen > Exspirationsvolumen, bleibt Luft in den Alveolen zurück - typisch bei Pat. mit obstruktiven Lungenerkrankungen.
- VT (Tidalvolumen): Volumen eines Beatmungshubes
- I:E : Verhältnis Inspirationsdauer zu Exspirationsdauer
- Pmean: Mittlerer Atemwegsdruck (mittlerer Alveolardruck)
- Pinsp: Inspirationsdruck
- Pplat: Plateau-Druck - entspricht am ehesten dem Inspirationsdruck in Alveolen
- PS (Druckunterstützung), Synonyme Psupp, IPAP, ASB: Durch Beatmungsgerät applizierter Unterstützungsdruck bei detektierter Spontanatmung Ppeak: (gemessener) Spitzendruck: Höchster (positiver) Druck in den Atemwegen, "öffnet" die Alveolen.
- Pmax: Obere Druckbegrenzung des Beatmungsgeräts: Bei Erreichen üblicherweise Auslösung Alarm (z.B. "Atemwegsdruck hoch") und meist Abbruch des Beatmungshubes oder Fortführung auf etwas niedrigerem Druckniveau.
Monitoring unter invasiver Beatmung
- Beatmungsgerät
- Kontinuierliche Beurteilung von Minutenvolumen (AMV) und Atemzugvolumen (VT)
- Visualisierung des Flow- und Druckverlaufes durch Kurven- oder Schleifendiagramme
- Vitalparamenter
- Kontinuierliche Messung: etCO2 und spO2
- Während der Versorgung in der Notaufnahme immer kontinuierliche etCO2 Messung!
- Übliche Ziel-/Normwerte: etCO2 35-45mmHg, spO2 92-98%
- aBGA Kontrolle 10min nach Beginn der Beatmung, sowie jeweils nach relevanter Änderung der Beatmungsparameter
- Nichtinvasive Blutdruckmessung mit angepasstem Intervall (z.B. 5min)
- Frühzeitige Anlage invasiver Blutdruckmessung (sowie zur Abnahme aBGA)
- Kontinuierliches EKG-Monitoring
- Kontinuierliche Messung: etCO2 und spO2
- Patient:innenkomfort beachten
Beatmungkurven: Fluss- / Druckkurven
Grafik Beatmungskurven
grün: "normal"; gestrichelt/rot: unvollständige Exspiration
Sauerstoff
- Sauerstoffsättigung (sO2): Prozentualer Anteil O2-beladenen Hämoglobins (entspricht 98-99% des im Blut befindlichen O2) am Gesamt-Hämoglobin→ Hilfreich für initiale Einschätzung bei V.a. Hypoxie + Monitoring einer Sauerstofftherapie
- spO2: Pulsoxymetrisch gemessene Sauerstoffsättigung (Normalwert >94%)
- saO2: In arterieller BGA gemessene Sauerstoffsättigung (Normalwert >94%), Goldstandard für Messung der Oxygenierung
- Relativer Wert: Bei Anämie bzw. akuter Blutung kann daher auch eine hohe sO2 nicht ausreichend zur adäquaten Sauerstoffversorgung des Gewebes sein
Fehlerquellen bei Pulsoxymetrie
- „Schlechte Kurve“: Bei peripherer Vasokonstriktion (u.a. Hypotonie, Hypothermie) werden teils keine oder falsche (zu niedrige) Werte gemessen → immer auf adäquate Kurve achten, ein einzelner numerischer Wert ist ohne Kurve nicht aussagekräftig
- Zeitverzögerung: Je nach Stelle der Ableitung (Finger, Ohr etc.), Qualität der Kurve und Hämodynamik fällt der Pulsoxymetrie-Wert bei Hypoxämie (z.B. akuter Apnoe) um ca. 30-90 Sekunden verzögert ab.
- Nagellack: Potentiell falsche Messwerte insb. bei schwarzem dunkelblauem Lack.
Lösungsmöglichkeiten:
1) Drehen des Pulsoxymeters um 90° → statt „von oben“ - seitlich durch den Finger messen.
2) Nagellack entfernen (bspw. mithilfe von Desinfektionsmittel) - CO, Methämoglobin: Die meisten Pulsoxymeter können mit O2 und CO beladenes Hb bzw. Methämoglobin nicht voneinander unterscheiden: Daher bei CO-Intoxikation und Methämoglobinämie falsch hohe spO2!
- In neueren Untersuchungen wird eine schlechtere Korrelation zwischen spO2 und SaO2 insb. bei Pat. mit dunkler Hautfarbe diskutiert, welche wegen falsch hoher spO2 zur Unterschätzung des Sauerstoffbedarfs führen kann!
Sauerstoffpartialdruck, Gesamtsauerstoffkonzentration und Sauerstoff-Bindungskurve
- Sauerstoffpartialdruck (pO2): In Blut gelöstes O2 (nur 1-2% des im Blut befindlichen O2), jedoch hochgradig relevanter Marker für Gesamtversorgung mit Sauerstoff, wegen des direkten Zusammenhangs von pO2 und sO2 (siehe Sauerstoffbindungskurve)
- In BGA gemessen (Normalwert 65-100mmHg)
- Gesamtsauerstoffkonzentration (ctO2): Gesamtmenge des an Hb gebundenen inkl. des im Blut gelösten Sauerstoffs. Relevante Parameter: pO2, Hb, sO2, MetHb, COHb
- Von BGA-Gerät berechnet (Normalwert ♀︎ 7,1-8,9mmol/L; ♂︎ 8,4-9,9mmol/L)
- In der (peripher)venösen BGA ist sO2, pO2 und ctO2 nicht sinnvoll beurteilbar
- Sauerstoffbindungskurve (Oxyhämoglobindissoziationskurve): Zusammenhang von pO2 und sO2. CAVE: Sauerstoffbindungskurve flacht am „Ende“ ab: Relevanter pO2-Abfall kann erst verspätet anhand der sO2 erkannt werden!
- Linksverschiebung (bei Alkalose (pH↑), Temperatur↓, CO2↓) → O2-Affinität von Hb↑ (leichtere Bindung von O2 in der Lunge, erschwerte Abgabe an Gewebe)
- Rechtsverschiebung (bei Azidose (pH↓), Temperatur↑, CO2↑) → O2-Affinität von Hb↓ (erschwerte Bindung von O2 in der Lunge, erleichterte Abgabe an Gewebe)
Sauerstoffgabe
Erste Maßnahme bei Hypoxie ist Sauerstoffgabe mittels Sauerstoffbrille oder -maske.
Sauerstoffgabe - Hintergrund und Systeme
Je nach System kann Patient:innen im Vergleich zur Umgebungsluft (21% O2) ein erhöhtes Sauerstoffangebot (FiO2) gemacht werden.
FiO2 hängt stark von der Applikationsform von Sauerstoff ab (Mess- und Schätzwerte in Literatur unterschiedlich).
- Nasenbrille nur bei geringem Sauerstoffbedarf (bis max 5-6 l/min) sinnvoll
- Sauerstoffmasken machen erst ab 5-6 l/min Sinn, davor vermehrte CO2-Rückatmung
- In Notfallmedizin machen Sauerstoffmasken ohne Reservoir keinen Sinn
- Bei Patient:innen mit hohem Atemminutenvolumen sind die Flowraten auch bei Sauerstoffmasken (insb. jedoch bei Nasenbrillen) relativ gering. Deswegen kommen bei solchen Pat. niedrigere tatsächliche O2-Konzentrationen in der Lunge an, als es bei dem theoretisch hohen FiO2 anzunehmen wäre. Daher: Bei Hypoxie zumindest Sauerstoffmaske mit Reservoir und 15l/min (bzw. maximalem Flow), oder besser: NIV oder nasale Highflow-Therapie (HFNC - s. unten)
Sauerstoffvorrat RechenhilfeDiese Rechenhilfe findest du in der Notfallguru-App
Bei akuter Hypoxie existiert KEINE Kontraindikation zur Sauerstoffgabe, auch nicht bei bekannter COPD.
Hochdosierter Sauerstoff kann hier allerdings (im Verlauf) zu Hyperkapnie führen (die genauen Ursachen hierfür sind wissenschaftlich umstritten) - daher engmaschige klinische (und BGA-) Kontrolle.
Es gibt zunehmende Evidenz, dass prolongierte Hyperoxygenierung („zu viel Sauerstoff“) potentiell negative Effekte hat.
In der Erstversorgung in der Notfallsituation hat adäquate Oxygenierung jedoch absolute Priorität - die Anpassung der O2-Gabe sollte im Verlauf nach Stabilisierung erfolgen.
CAVE: Patient:innen, welche unter hochdosierter Sauerstoffgabe (>10l/min via Reservoirmaske) gerade noch "akzeptable" Sauerstoffsättigungen um 90% erreichen, sind potentiell kritisch krank - eine akute respiratorische Dekompensation ist rasch und unvermittelt möglich!
Sauerstoffgabe und FiO2 mit Nasenbrille, Maske und HFNC
Device | Flow | FiO2 |
|---|---|---|
Nasenbrille (maximal bis 5-6l/min effektiv) | 1 | 25% |
2 | 29% | |
3 | 33% | |
4 | 37% | |
5 | 41% | |
6 | 45% | |
Sauerstoffmaske ohne Reservoir (erst ab 5l/min effektiv, zuvor eher CO2-Rückatmung) | 5 | 35% |
6-7 | 40% | |
8-9 | 50% | |
10 | 60% | |
Sauerstoffmaske mit Reservoir (erst ab 5-6l/min effektiv, je nach AZV bis >90% FiO2 erreichbar) Bei Wandanschluss („über 15 aufdrehen“) kurzfristig auch höherer Flow möglich! | 6 | 60% |
7 | 70% | |
8 | 80% | |
9 | >80% | |
10-15 | >90% | |
High Flow Nasenbrille (HFNC) (mit Befeuchtung und Heizung) | bis >60 | bis 100% |
Kohlendioxid
- Kohlendioxidpartialdruck (pCO2): Anteil von gelöstem CO2 im Blut. Hilfreich v.a. bei Analyse des Säure-Basen-Haushalts
- In BGA gemessen (Normalwert ca. 35-45mmHg)
- Endtidales CO2 - „Kapnometrie“ (etCO2): Direkt am Tubus / an der Beatmungsmaske gemessener Kohlendioxid-Partialdruck der Ausatemluft. Mit speziellen Kapnografie-Nasenbrillen auch bei nicht beatmeten, spontanatmenden Patient:innen messbar
- Hilfreich u.a. für: Verifikation der trachealen Lage eines Endotrachealtubus, Anpassung Beatmungsparameter, grobes „Hämodynamik-Monitoring“
- Hämodynamik: Plötzlich widererlangter Kreislauf (z.B. ROSC bei Reanimation) zeigt raschen und deutlichen CO2-Anstieg, stetiger Abfall z.B. bei Reanimation kann ineffektivere Kompressionen anzeigen. Bei plötzlichem Kreislaufeinbruch bei invasiv beatmeten Patient:innen kann (z.B. wenn noch keine invasive Blutdruckmessung etabliert ist) ein rasch fallendes CO2 ein erster Hinweis sein.
- etCO2-Kurve kann Hinweis auf verschiedene Pathologien geben, z.B. Obstruktion der unteren Atemwege (bei „Sharkfin-Muster“), rückläufiges etCO2 bei ineffektiven Thoraxkompressionen, „Einziehungen“ bei spontanen Atemversuchen (bzw. „Gegenatmen“)
Kapnografie
Kapnografie-Kurven und Pathologien
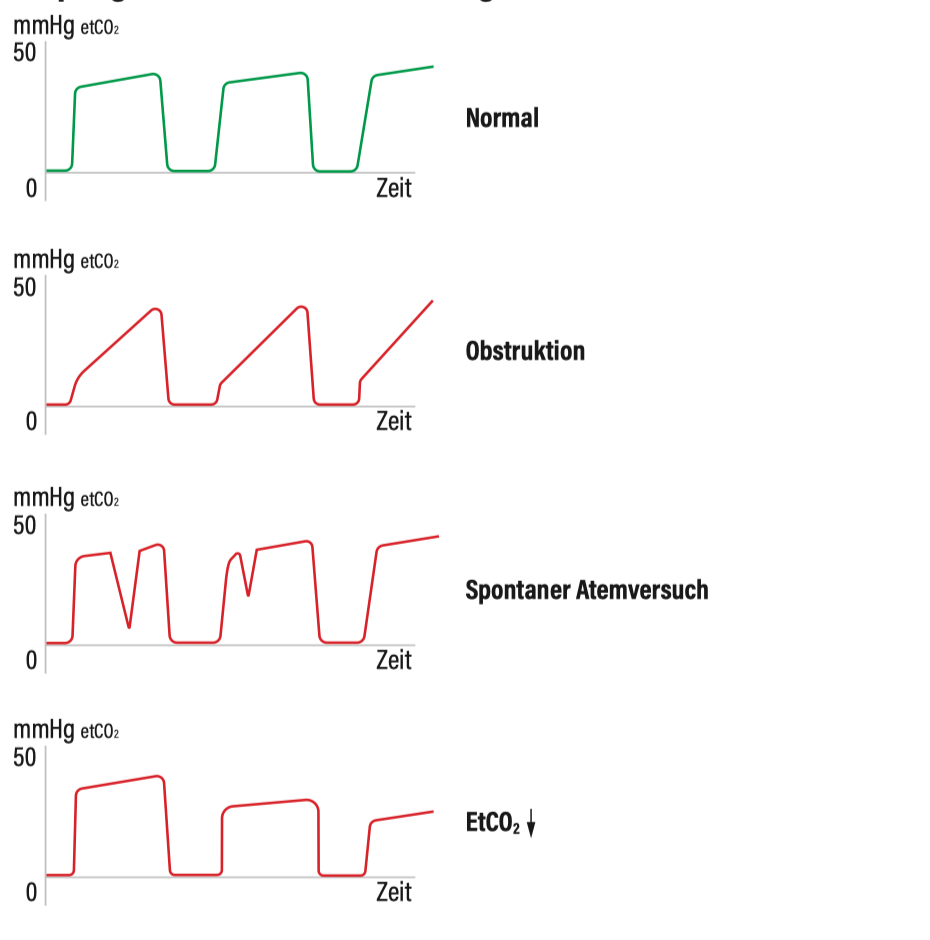
Bei etCO2-Abfall erwägen:
- Kreislaufinsuffizienz?
- Ermüdung “Drücker” bei laufender Thoraxkompression?
High Flow Nasal Cannula (HFNC)
Auch NHF (nasale High-Flow-Sauerstofftherapie). Applikation von beheiztem und befeuchtetem Sauerstoff (bzw. Sauerstoff-Luftgemisch) via spezieller großlumiger Nasenbrille mit hohem Durchfluss. Durch Beheizung und Befeuchtung werden die hohen Flussraten gut toleriert. Insb. in der Pädiatrie hat HFNC einen hohen Stellenwert (z.B. bei schweren respiratorischen Infekten).
Kontraindikationen entsprechen grob denen der Sauerstoffbrille und -maske.
HFNC - Indikationen (Auswahl) und Herausforderungen
- Sauerstoffbedürftigkeit, Maske nicht toleriert
- Präoxygenierung, ggf. in Kombination mit gleichzeitiger Sauerstoffgabe via Maske
- Hochrisiko-Intubation, insb. wenn auch kurze Hypoxie-Phasen kritisch sein können - HFNC läuft während der laufenden Intubation weiter, ermöglicht "Apnoe-Oxygenierung"
- Ggf. exazerbierte COPD mit leichter respiratorischer Azidose (pH 7,25-7,35)
- durch Verminderung des physiologischen Totraumvolumens kann eine CO2-Elimination erreicht werden
Nachteile/Einschränkungen:
- Extra Gerät notwendig
- Technischer Aufwand / Materialverbrauch höher als bei „normaler��“ Sauerstoffmaske
- Eingeschränkt mobil (Heizung meist nicht mit Akku betreibbar, zudem sehr hoher Sauerstoffverbrauch)
Starteinstellungen HFNC (pragmatische Empfehlung)
- Temperatur: 36°C
(nach subjektivem Empfinden steigern, Ziel meist ca. 36-37°C) - Flussgeschwindigkeit: 35l/min
(in 5er-Schritten steigern → Ziel: 45-60l/min)- Ziel bei Kindern (nach Rücksprache mit Pädiatrie, initial mit niedrigem Fluss starten)
- <20kg: 20lmin
- <40kg: 40l/min
- Jugendliche: bis 60l/min
- Ziel bei Kindern (nach Rücksprache mit Pädiatrie, initial mit niedrigem Fluss starten)
- FiO2: 100% (initial bei akuter Hypoxämie), Anpassung nach Klinik
Deeskalation HFNC
- Schrittweise Reduktion FiO2 auf 30%, erst dann
- Reduktion Flow auf 30l/min (z.B. 5l/min jede Stunde)
Nichtinvasive Beatmung
Beatmung meist über ein "Interface", typisch via dichter Mund-Nasen- oder Vollgesichtsmaske, selten auch via Helm. Klassischerweise sind in der Notfallmedizin mit "NIV" Beatmungsformen mit spontaner "Triggerung" durch Atembemühungen von Pat. gemeint, formal kann aber auch kontrollierte (nicht- oder nur teilweise getriggerte) Beatmung über ein nichtinvasives Interface erfolgen.
NIV - Wirkung und Hintergrund
- Applikation von PEEP
- „Schienung“ der Atemwege → Verhinderung von alveolärem Kollaps
- Öffnen von Atelektasen → Optimierung des Ventilations/Perfusions-Verhältnisses
- Erhöhung intrathorakalen Drucks → Verminderung des venösen Rückstroms (vorteilhaft bei akuter pulmonaler Stauung bzw. Lungenödem)
- PEEP muss bei Beginn der NIV durch Patient:innen selbst aktiv überwunden werden, wird anfangs oft als unangenehm empfunden
- Applikation von Druckunterstützung (PS)
- Entlastung der Atem(hilfs)muskulatur (vorteilhaft z.B. bei progredienter Erschöpfung bei COPD-Exazerbation oder Muskeldystrophie)
- Erleichtert Atembemühung, z.B. für Patient:innenkomfort
Viele unterschiedliche (Firmen-)Bezeichnungen, u.a. „CPAP“ (für reine PEEP-Beatmung ohne Unterstützungsdruck), „CPAP-ASB“ (PEEP+Druckunterstützung), NIV oder spn-CPAP.
NIV-Indikationen
- „Oxygenierungsproblem“ = Hypoxie (z.B. Pneumonie, Lungenödem)
- „Ventilationsproblem“ = Hyperkapnie (z.B. COPD, Asthma), ggf. auch muskuläre Erschöpfung bei Muskelerkrankungen etc.
- ab pH ≤ 7,3 (je nach Klinik ggf. ab pH 7,35)
- Präoxygenierung, insbesondere bei Hypoxie
Details: Präoxygenierung mit NIV
NIV kann nach neuer Evidenz insbesondere bei Hypoxie ein deutlich verbesserte Präoxygenierung ermöglichen. Gleichzeitig kann bei Wirkeintritt der Narkosemedikation "sanft" und effektiv über die NIV-Maske zwischenbeatmet werden.
Beispielablauf:
- Präoxygenierung mit NIV
- FiO2 100%, z.B. PEEP 5 cmH2O, Psupp 5 cmH2O
- Vorbereitung "Backupbeatmung"
- Atemfrequenz knapp unter der Pat.-Eigenfrequenz während NIV
- z.B. Pat.-Frequenz 25/min → Backup-Frequenz 20/min (je nach Hersteller/Gerät (z.B. "NIV-ST" bei Hamilton®))
- Pinsp ca. 10-15mmHg (anpassen an Psupp)
- Atemfrequenz knapp unter der Pat.-Eigenfrequenz während NIV
- Bei Wirkeintritt Medikation / rückläufige Atemfrequenz Beginn (oder automatischer Beginn) mit druckkontrollierter Beatmung
- Nun "reguläre" Intubation
- Delayed Sequence Intubation
- (Palliative Situation): Ggf. Einsatz von NIV zur Überbrückung bei akuter Hypoxie um weitere Informationen zu erhalten / Rücksprache mit Angehörigen zu halten.
Teils wird NIV auch zur Linderung von Dyspnoe im Sterbeprozess diskutiert, dies wird aus palliativmedizinischer Sicht eher kritisch gesehen (immer Einzelfallentscheidung) → Hier eher Fokus auf medikamentöse Linderung (s. Medikamente in Palliativsituationen)
Patient:innenvorbereitung / -betreuung + Sedierung
Bei akuter Dyspnoe kann die Applikation einer dicht sitzenden Gesichtsmaske und ein anfangs oft als unangenehm empfundener Atem-Widerstand (PEEP) für Patient:innen herausfordernd sein. Daher: Vorab Patient:innen erklären, was passiert, z.B.:
„Wir werden Ihnen gleich mit einer Atemunterstützung helfen. Dazu muss eine spezielle Maske auf Ihr Gesicht - und die muss wirklich dicht sitzen. Die ersten Atemzüge können unangenehm werden, danach wird es aber rasch besser. Wir sind immer da, wir passen gut auf Sie auf und passen die Einstellungen ganz an Sie an.“
Eine Sedierung ist dann oft nicht nötig. Falls Patient:innen die Maske und/oder Beatmung aber trotz Betreuung nicht tolerieren, kann Morphin oder Benzodiazepine genutzt werden, z.B. Boli mit Morphin 2-3mg iv. oder Midazolam 1-2mg iv.. CAVE: Opiatinduzierte Übelkeit/Erbrechen oder Atemdepression bei (zu) tiefer Sedierung!
NIV-Kontraindikationen
- Apnoe (Atemstillstand), inadäquat niedrige Atemfrequenz
- „Unsicherer Atemweg“:
- Erloschene Schutzreflexe / schwere Bewusstsseinsstörung
- Sonderindikation Isolierte Hyperkapnie bei bek. COPD: Unter engmaschiger Überwachung und bei Expertise auch bei schwerer Vigilanzminderung NIV-Versuch erwägbar
- Obere GI-Blutung bzw. (relevante) Blutung aus dem Nasen-/Rachenraum
- Erbrechen bzw. generell Risiko der Aspiration (z.B. auch bei Ileus)
- Schwere Gesichtsschädelverletzung
- Erloschene Schutzreflexe / schwere Bewusstsseinsstörung
- Undrainierter Pneumothorax
Pragmatische NIV-Starteinstellungen

Allgemeine Einstellung NIV
NIV-generelle Einstellungsmöglichkeiten
- PEEP (auch „EPAP“)
- Druckunterstützung (PS), (auch „ASB“, „Psupp“, „IPAP“)
- FiO2
- Ggf. weitere Einstellungen:
- „Trigger“: Notwendige Atemanstrengung durch Pat. um Beatmungshub (PS) auszulösen
- „Rampe“: Geschwindigkeit des Druckanstieges bei Beatmungshub
Tipp: Meist wird der Unterstützungsdruck additiv zu PEEP angegeben / als "Delta" (bspw. bei PEEP 5 cmH2O und PS 6 cmH2O beträgt der Spitzendruck insgesamt (additiv) 11 cmH2O. Manche Beatmungsgeräte nutzen aber absolute Zahlen: d.h. Differenz zwischen PS und PEEP ist der zusätzlich Unterstützungsdruck. Bei PEEP 5 cmH2O und PS 6 mmH2O wäre dann die Druckunterstützung nur 1 cmH2O.
Grundsätzlich Anpassung an vorherrschendes Problem!
- Bei Hypoxie Fokus auf PEEP (und FiO2)
- Bei Hyperkapnie Fokus auf PS
- Bei unklarer Situation kann ein (nicht evidenzbasierter) Mittelweg mit den eingängigen Einstellungen „5-5-100“ helfen
- In jedem Fall müssen die Einstellungen zeitnah an Patient:in, Klinik und Parametern (inkl. BGA) angepasst werden
Ein pragmatisches Merkwort ist "NAPPO" (keine Verbindung mit Süßwaren)
Nachdenken (Oxygenierungs- oder Ventilationsproblem?)
Alarmgrenzen einstellen und anpassen
PEEP (insb. bei Oxygenierungsproblem)
Psupp (insb. bei Ventilationsstörung)
O2 (FiO2 je nach Grundproblematik)
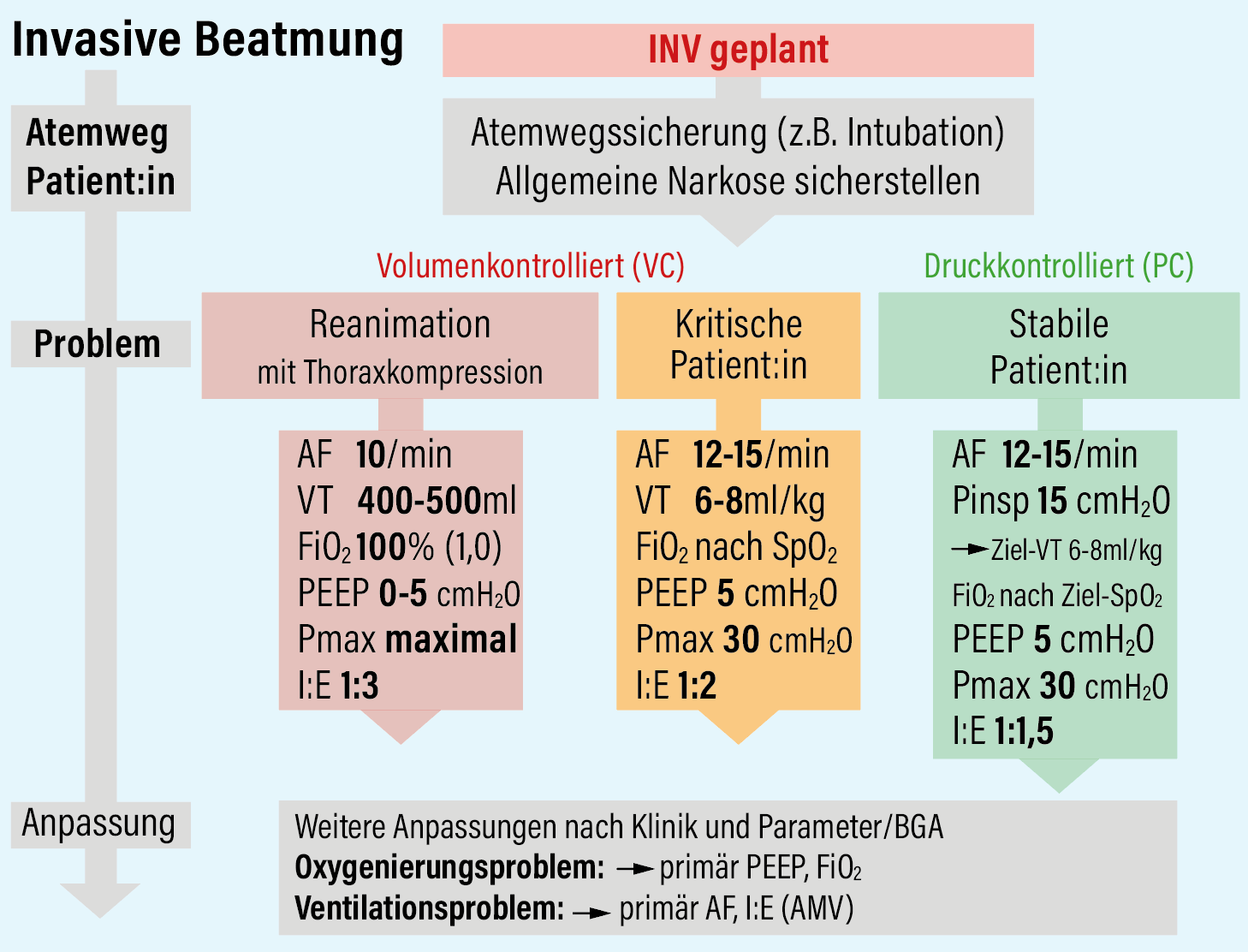
Invasive Beatmung
= Positiv-Druck-Beatmung über invasives Atemwegsdevice (typischerweise Endotrachealtubus oder Tracheostoma) oder überbrückend bis zur definitiven Atemwegssicherung via supraglottischer Atemwegshilfe - SGA (auch extraglottischer Atemweg - EGA).
Invasive Beatmung via SGA im Notfall
Als Überbrückung kann auch über einen gut platzierten supraglottischen Atemweg im Notfall beatmet werden.
Problematisch ist dies jedoch bei längerer Beatmung (Aspirationsrisiko), höheren Beatmungdrücken (inadäquate Beatmung, Aspiration, Mageninsufflation) und vor allem bei laufender Reanimation (Thoraxkompressionen), hier kann es zu insuffizienter Oxygenierung und Ventilation mit Hyperkapnie kommen.
INV-Indikationen
- Akute respiratorische Insuffizienz trotz NIV/HFNC bzw. bei Kontraindikationen für NIV
- Koma / tiefe Bewusstlosigkeit / Reanimation
- Akute oder drohende Atemwegsverlegung
Pragmatische INV-Starteinstellungen
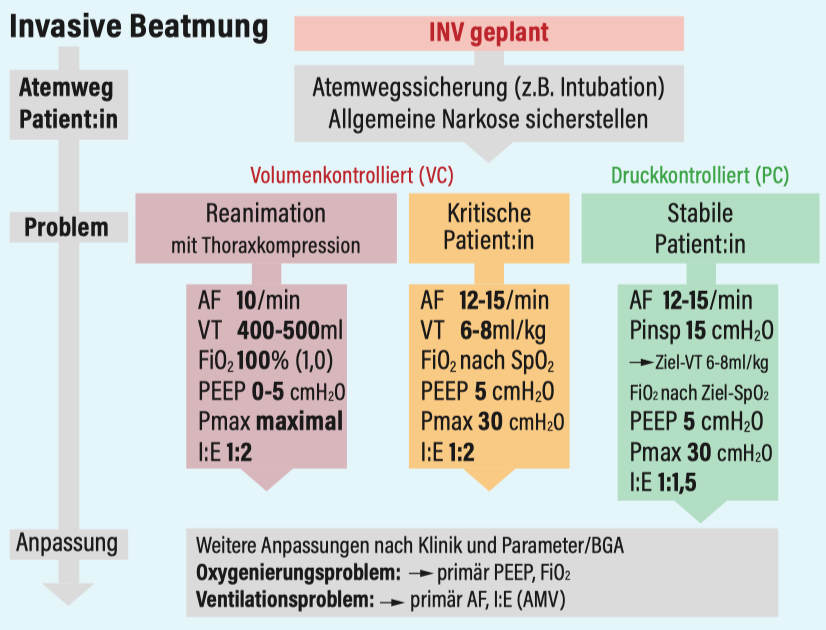
Allgemeine Einstellung INV
INV - allgemeine Einstellungsmöglichkeiten
Auswahl zentraler Einstellungen (Geräte- und Beatmungsform-abhängig)
- Allgemein:
- FiO2
- maximale Druckbegrenzung
- Rampe
- Druckkontrollierte Beatmung:
- PEEP
- Pinsp
- AF
- Inspirationszeit (oder I:E)
- Volumenkontrollierte Beatmung:
- PEEP
- VT
- AF
- Inspirationszeit (oder I:E)
- Reanimationssituation:
Gefahr, dass durch Thoraxkompression Druckbegrenzung des Beatmungsgerät ausgelöst und Beatmungshübe abgebrochen werden! Daher:
- Volumenkontrollierte Beatmung (VC)
- Druckbegrenzung (pmax) auf höchstmögliche Einstellung („maximal“) - oft 60-80mbar (oder "Reanimationsmodus"/"CPR-Modus")
- Allgemeine Notfallpatient:innen:
Kein allgemeiner Konsens für „optimale“ Beatmungsform. Pragmatisch:
- Kritische (post- bzw. potentiell prä-)Reanimationssituation → VC-Beatmung
(Vermeidung von nicht bemerkter Hypoventilation bei zu geringen Beatmungsdrücken / Veränderung der Lagerung etc.)
- Kritische (post- bzw. potentiell prä-)Reanimationssituation → VC-Beatmung
- Stabile Patient:innen
→ Wahl der Beatmungsform nach Klinik, Erfahrung, Vorgaben des Hauses. In D druckkontrollierte Beatmungsformen weit verbreitet (s. Grafik).- Wichtig: Bei druckkontrollierter Beatmung müssen „Standard-/Start-Einstellungen“ frühzeitig und engmaschig evaluiert und an individuelle Pat.-Charakteristika angepasst werden!
Beatmungsziele und - Anpassung
Lungenprotektive Beatmung
Grundsätzlich: Ziel = Vermeidung von Barotrauma der Lunge - daher möglichst lungenprotektive Beatmung anstreben, insb. bei pulmonal erkrankten Patienten (ARDS, COPD, Emphysem) schnellstmöglich nach Beatmungsbeginn:
- Atemzugvolumen (VT) 6-8ml/kg
- Zielparameter: Ideales Körpergewicht (IBW), siehe Tabelle
- Inspiratorischer Beatmungsdruck <30 mbar (Pinsp, besser Pplat)
- Driving Pressure <15 mbar (Differenz zwischen Pplat und PEEP, auch: „Schere“, „Delta“)
Insb. bei schwerer Hyperkapnie oder vorerkrankten Patient:innen muss häufig ein Kompromiss zwischen protektiver Beatmung und ausreichender Oxygenierung sowie Decarboxylierung gefunden werden.
Tidalvolumen-Ziel nach idealem Körpergewicht
Größe (cm) | Ziel-VT Frau (ml) | Ziel-VT Mann (ml) |
|---|---|---|
155 | 285 | 315 |
160 | 310 | 340 |
165 | 340 | 365 |
170 | 365 | 395 |
175 | 390 | 425 |
180 | 420 | 450 |
185 | 450 | 475 |
190 | 475 | 510 |
195 | 500 | 530 |
Beatmungsprobleme
Bei akutem Beatmungsproblem (plötzlicher Abfall spO2, Zyanose, CO2-Abfall/-Anstieg, unerklärbare Notfall-Alarmierung des Beatmungsgeräts) ist rasches, strukturiertes Vorgehen wichtig. Klassischer Fehler: Verzweifeltes Anpassen von Beatmungsparametern während z.B. der Tubus durch Sekret verlegt abgeklemmt ist.
Hilfreiches Akronym: DOPES / HANDS (Kombination aus häufigen Ursachen und parallel abzuarbeitendem Vorgehen). Wichtigster / erster Schritt: Patient:in an Beatmungs-Beutel nehmen.
DOPES / HANDS
Siehe auch DOPES-HANDS Akronym (mit mehr Details)
Dislokation
Obstruktion
Patient/Patientin
Equipment
Stomach / Sedation
An Hand (Beutel), FiO2 100%, Sehen/Hören/Fühlen
Absaugen (evtl. Magensonde)
Neueinstellung Beatmungsgerät
Diagnostik (Sono, BGA etc.)
Sedierung
Ursachen von akuten Beatmungsproblemen "DOPES"
- D islokation (Tubus)
- O bstruktion (Beatmungssystem Tubus)
- P atient:in (Kreislaufversagen/-stillstand; Pneumothorax; Pressen)
- E quipment (Beatmungsgerät - Defekt, Einstellungen; Beatmungsschlauch; Sauerstoff-Anschluss defekt etc.)
- S tomach (Magen z.B. wegen kürzlicher Maskenbeatmung überbläht?) → insb. bei Kindern relevant
- S edation ("Pressen" bei zu flacher Narkose / Reiz)
Vorgehen bei akutem Beatmungsproblem "HAND"
- H and: Patient:in manuell mit Beatmungsbeutel und FiO2 1,0 beatmen:
- Hören (Atemgeräusche? Rassel-/Nebengeräusche? Cuffleak?)
- Sehen (Thoraxexkursion? Tubuslage (Fixierung Zahnreihe)? Hinweis auf "Pressen"?)
- Fühlen (Wie „fühlt“ sich die Beatmung an?)
- A bsaugen (problemloses Einführen des Absaugkatheters bestätigt auch die Durchgängigkeit des Tubus)
- Ggf. Einlegen einer Magensonde (insb. bei möglicher Magen-Überblähung)
- N eueinstellung Beatmungsgeräte
- Sind aktuelle Einstellungen sinnvoll? Wurden diese vielleicht akzidentiell verändert?
- Air-Trapping (iPEEP) insb. bei Obstruktion (COPD/Asthma)?
- D iagnostik
- Thoraxsonographie (Pneumothorax? B-Lines?)
- (Arterielle) BGA
- „Schock-Sonographie“ bei V.a. Kreislaufdepression
- Evtl. Röntgen (CAVE: Hier oft Zeitverzögerung, je nach Verfügbarkeit!)
- Evtl. Bronchoskopie
- (S) edierung
- Bei V.a. "Pressen": Sedierungsbolus
Beatmungsanpassung
Allgemeine Anpassungen der Beatmung abseits des akut kritischen Notfalls (sonst s. DOPES/HAND).
Pragmatisches Vorgehen nach vorrangigem Problem: "Oxygenierungsproblem vs. Decarboxylierungsproblem"
Oxygenierungsproblem (Hypoxie)
→ Vorgehen:
- Erhöhung FiO2
- Erhöhung PEEP
Hintergrund: Oxygenierung + PEEP
FiO2 verbessert insb. kurzfristig die Oxygenierung, für eine nachhaltig gute Oxygenierung ist PEEP jedoch wichtiger!
O2 hat eine 10x kleinere Diffusionskapazität als CO2 (12-20 ml/mmHg/min vs. 150-250 ml/mmHg/min), daher ist eine große Lungenoberfläche zur O2 Aufnahme notwendig. Durch den PEEP werden Atelektasen geöffnet und die Alveolen offen gehalten - eine größere Gasaustauschfläche bei geringerem funktionellem Shunt ist die gewünschte Folge. Der optimale PEEP kann mit sog. „Best-PEEP“ Manövern bestimmt werden. In der Akutversorgung ist die Verwendung von Tabellen zur schnellen Abschätzung des korrekten PEEP anhand des benötigten FiO2 aber einfacher (siehe PEEP Tabelle).
FiO2 und PEEP sollten immer parallel betrachtet und anhand der PEEP Tabelle (s.unten) angepasst werden!
PEEP-Tabelle (PEEP/FiO2)
FiO2 | PEEP (mmH2O) |
|---|---|
0,3 (30%) | 5 |
0,4 (40%) | 5 |
0,45 (45%) | 8 |
0,5 (50%) | 8 |
0,55 (55%) | 10 |
0,6 (60%) | 10 |
0,7 (70%) | 10 |
0,75 (75%) | 12 |
0,8 (80%) | 13 |
0,85 (85%) | 14 |
0,9 (90%) | 15 |
0,95 (95%) | 16 |
1,0 (100%) | >16 |
Decarboxylierungsproblem (Ventilationsproblem / Hyperkapnie)
→ Vorgehen:
- Erhöhung AMV z.B. via AF↑, Inspirationszeit↓
- Sonderfall massive Obstruktion (z.B. Status Asthmaticus)
- AF↓ (8-10)
- I:E min. 1:2 bis 1:4
- steile/keine Rampe
- CAVE: „air trapping“ - Flowkurve beachten!
Hintergrund: Decarboxylierung + AMV
Ventilation: Steuerung über Atemminutenvolumen (AMV höher → mehr CO2 Elimination)
Durch die hohe Diffusionskapazität von CO2 reicht eine geringe Lungenoberfläche zur Elimination aus, allerdings muss über die Ventilation ein Abatmen und damit ein ausreichender Diffusionsgradient in der Lunge ermöglicht werden. Ein zu hohes Atemzugvolumen ist nicht lungenprotektiv, daher wird das Atemminutenvolumen insb. über die Atemfrequenz geregelt.
Bei hohen Atemfrequenzen muss darauf geachtet werden, dass das richtige Inspiration zu Expiration Verhältnis (I:E) gewählt wird. Wird die Inspiration verkürzt, werden höhere Inspirationsdrücke für ein gleichbleibendes VT benötigt. Ist die Exspiration zu kurz, kommt es zu „Airtrapping“ – es verbleibt bei jedem Atemzug Ausatemluft und die Lunge wird langsam überbläht (s. Beatmungskurven oben). In der Praxis muss daher insb. bei obstruktiven Atemwegs-Erkrankungen oft ein Mittelweg zwischen lungenprotektiver Beatmung und ausreichender Ventilation gewählt werden.
Sedierung / "Pressen"
Auch bedenken: Ist Sedierung ausreichend? Ggf. “Pressen” bei zu flacher Sedierung, insb. bei Manipulation, Lagerung, Schmerzreiz.
Vorgehen: Tiefere Narkose / Bolusgabe Narkotikum, im Worst Case / Notfall: Relaxierung erwägen.
Weiterführende Literatur und Links
Interessante Links (frei zugänglich)
Literatur
- Krehl, J. u. a. Nichtinvasive Beatmungstherapie in Akut- und Notfallmedizin. Notf. Rettungsmedizin 28, 635–649 (2025).
- DGAI. S3-Leitlinie Invasive Beatmung und Einsatz extrakorporaler Verfahren bei akuter respiratorischer Insuffizienz. AWMF (2025).
- Baron, A. u. a. Update: Beatmung im Rettungsdienst. Notfallmedizin up2date 20, 141–159 (2025).
- Gibbs, K. W. et al. Noninvasive Ventilation for Preoxygenation during Emergency Intubation. N. Engl. J. Med. 390, 2165–2177 (2024).
- Grasselli, G. et al. ESICM guidelines on acute respiratory distress syndrome: definition, phenotyping and respiratory support strategies. Intensiv. Care Med. 49, 727–759 (2023).
- DGPB. S2k-Leitlinie Nichtinvasive Beatmung als Therapie der akuten respiratorischen Insuffizienz. AWMF 7, 277–288 (2023).
- Oczenski, W. Atmen - Atemhilfen: Atemphysiologie und Beatmungstechnik. 11. Auflage (2023).
- Fleischmann, T. & Hohenstein, C. Klinische Notfallmedizin Band 2 Skills: Emergency Medicine nach dem EU-Curriculum. (2021).
- Bald, M. & Hocke, C. High-Flow-Sauerstofftherapie in der Notaufnahme – Schritt für Schritt. Notaufnahme up2date 2, 327–335 (2020).
- Sjoding, M. W., Dickson, R. P., Iwashyna, T. J., Gay, S. E. & Valley, T. S. Racial Bias in Pulse Oximetry Measurement. N. Engl. J. Med. 383, 2477–2478 (2020).
- Fandler, M. & Gotthardt, P. SOP Nichtinvasive Beatmung im Notfall. Notfallmedizin up2date 14, 352–356 (2019).
- Fandler, M. & Gotthardt, P. SOP Akutes Beatmungsproblem. Notfallmedizin up2date 13, 234–236 (2018).
- Sacherer, F., Zoidl, P., Fandler, M. & Bößner-Weiss, T. SOP Prähospitale Notfallbeatmung. Notfallmedizin up2date 12, 123–125 (2017).
- Dormann, H. & Lödel, S. Nichtinvasive Beatmung in der Notaufnahme. Notf. Rettungsmedizin 20, 658–667 (2017).
- Dormann, H. & Wolf, M. Nicht invasive Beatmung (NIV) im Notarzteinsatz und in der Notaufnahme. Notarzt 31, 256–267 (2015).
- Kumle, B., Merz, S., Hauschel, M., Kläger, K. & Kumle, K. Umgang mit Notfallrespiratoren. Notfallmedizin up2date 10, 213–221 (2015).
- Choi, S. J. et al. Comparison of desaturation and resaturation response times between transmission and reflectance pulse oximeters. Acta Anaesthesiol. Scand. 54, 212–217 (2010).
- McMorrow, R. C. & Mythen, M. G. Pulse oximetry. Curr. Opin. Intern. Med. 5, 327–329 (2006).