Killer
Trauma:
- Spannungspneumothorax
- Perikardtamponade
- Exsanguination
Non-Trauma:
- Hypoxie
- Herzrhythmusstörung
- Fulminante Lungenembolie
- Akutes Aortensyndrom
- Exsanguination
- Perikardtamponade (selten)
Siehe auch "akute Killer"
Red Flags
- Zeichen für Peri-Arrest sind u.a.:
- Akute Dyspnoe mit Orthopnoe, Tachypnoe und Delir
(Abwehr von med. Personal, Entfernen der O2-Maske etc.): V.a. fulminante Hypoxie - Vigilanzminderung mit ausgeprägter Blässe, Kaltschweißigkeit und Marmorierung
(inkl. verlängerter Rekap.-Zeit und/oder peripher nicht tastbaren Pulsen), oft mit Bradykardie: Dekompensierter Schock - Bei Eintreten Arrest: Schnappatmung (ineffektive Atembewegungen "wie ein Fisch“)
- Akute Dyspnoe mit Orthopnoe, Tachypnoe und Delir
- Überproportionaler Schmerz
Erste Schritte
Pragmatisches Vorgehen für Peri-Arrest-Situation unklarer Genese
TRAUMA
- Externe Blutungen stillen
bei V.a. Blutung (Massiv-)Transfusion, Gerinnungstherapie frühzeitig starten - O2 -Gabe (maximaler Flow über Reservoir-Maske, ggf. NIV)
- Thoraxdekompression beidseits
- Sono mit Fokus Perikardtamponade (Thorakotomie indiziert?)
KEIN TRAUMA
- O2 -Gabe (maximaler Flow über Reservoir-Maske, ggf. NIV)
- Defi-Patches: Rhythmusstörung? (ggf. Defibrillation / Kardioversion; Pacing)
- Sono: Blick auf RV (LAE?), Perikard (Tamponade?), Aorta (Dissektion/Aneurysma?)
- Bei Hinweis auf Blutung: Frühzeitig (Massiv-)Transfusion, Gerinnungstherapie
Fokussiertes Vorgehen nach cABCDE / xABCDE: Siehe Tabelle unten
Parallel zu ABCDE ("Primary Survey") durch Team: Erstversorgung (Akronym "COMA" unten)
- Clothes off (Kleidung entfernen)
- Oxygen (Sauerstoff)
- Monitoring
- Access (iv.-Zugang)
Tipps
Unbedingt ernst nehmen:
- Klinischer Eindruck "Pat. sieht kritisch aus"
- "Schlechtes Bauchgefühl" eines Teammitglieds
- Patient:innen, die aktiv Todesangst äußern
Peri-Arrest
Patient:innen im "Peri-Arrest" - kurz vor dem endgültigen Kreislaufstillstand - präsentieren sich oft mit einer Kombination aus kritischen Zeichen (Red Flags). Während zunächst noch eine basale Kompensation (z.B. bei Schock) mit Tachykardie, (noch) relativ normalem Blutdruck und Agitation besteht, "kippt" dies kurz vor dem Arrest in ein "parasympathisches Bild" mit zunehmender Vigilanzminderung und Bradykardie.
Definition "instabil / stabil"
Unklare und schwierige Definition der Begrifflichkeit "instabil" (bzw. "stabil"): Im notfallmedizinischen Kontext meist hämodynamische Instabilität (Schock) und/oder respiratorische Instabilität (resp. Insuffizienz).
Mögliche Instabilitätszeichen (allgemein):
- Perfusionsdefizit (hämodynamische Instabilität)
- Laktaterhöhung, verlängerte Rekap-Zeit, Marmorierung, Zeichen für Organversagen
- Hypotension (RRsyst <90mmHg) ggf. mit kompensatorischer Tachykardie
- akut bedrohlich: Hypotension + Bradykardie
- Akute Bewusstseinsstörung (z.B. Somnolenz, Agitation, Synkope)
- Respiratorische Insuffizienz (Hypoxie, Hyperkapnie)
Pragmatisch macht insb. bei Team-Kommunikation und Übergabe-Situationen macht eine Präzisierung Sinn, z.B. "Instabiler / kritischer Patient mit XYZ (Beschreibung der kritischen Problematik)".
Achtung auch in der Kommunikation mit Angehörigen, auch wenn eine Situation (z.B. nach ROSC bei Reanimation) aus medizinischer Sicht "stabil" ist, sind Pat. oft noch immer kritisch krank und lebensbedroht - nur die Information der "Stabilität" kann Angehörigen eine falsche Sicherheit vermitteln. Auch hier kann eine konkretere Formulierung hilfreich sein: "Herr / Frau XY ist nach unseren Maßnahmen aktuell stabilisiert, aber der Zustand ist weiterhin kritisch, es besteht Lebensgefahr..."
Teamleader: Wer selbst nicht konzentriert ist, kann auch schwierig ein guter Teamleader sein. Deshalb, wenn irgendwie möglich: Zusätzliche Telefone abgeben, Toilettenbesuch vor Eintreffen des Rettungsteams, ev. Entspannungs-/Fokussierungstechniken (z.B. "Tactical Breathing").
Fokus Präklinik
- SSSS (4S-Schema)
- Red Flags prüfen
- Vorgehen nach cABCDE
- Periarrest antizipieren + an Team kommunizieren
- Umgebung am Einsatzort optimieren (Platz schaffen, Pat. in Zimmer mit mehr Platz bringen)
- iv.-Zugänge (möglichst 2)
- bei Hypotonie: PushDose Pressors
- Hochdosis-Sauerstoffgabe
- ggf. Defi-Patches aufkleben und Atemwegs-Equipment vorbereiten
- Transportziel: Klinik mit kompetenter Intensivmedizin / nichttraumatologischem Schockraum
- Voranmeldung!
- Strukturierte Übergabe
Schockraumkriterien Non-TraumaDiese Rechenhilfe findest du in der Notfallguru-App
Schockraumkriterien Trauma / PolytraumaDiese Rechenhilfe findest du in der Notfallguru-App
cABCDE xABCDE - ABCDE
Die subjektive Einschätzung von Teammitgliedern - dazu zählen ganz explizit und ausdrücklich vor allem Notfallpflegende und Rettungsfachpersonal - kann noch vor jedem Vitalwert eine wichtige Warnung sein. Den Satz „Der/die gefällt mir nicht“ - egal von wem ausgesprochen: Immer ernst nehmen!
Zur erfolgreichen Fokussierung der Prioritäten im Team sollte die gleiche Sprache (z.B. „Wir haben ein akutes A-Problem“) gesprochen werden und alle Teammitglieder untereinander bekannt sein (mind. Name + Funktion).
critical bleeding / eXsanguination
→ Kritische Blutung nach Außen?
Airway
→ Atemweg frei / verlegt?
→ Tubus / SGA korrekt?
Breathing
→ SpO2, Atemfrequenz
→ Atemgeräusche / Belüftung
Circulation
→ Puls
→ Rekap.-Zeit, Marmorierung?
→ (Blutdruck)
Disability
→ Vigilanz
→ Blutzucker
→ Pupillen, Hemisymptomatik?
→ Intubiert - Sedierung adäquat?
Exposure / erweiterte Untersuchung
→ Körpertemperatur
→ EKG, ggf. Notfallsono
→ Fokussierte Untersuchung / ggf. Traumacheck
ABCDE: Problem - Vorgehen - Hinweise
Problem | Vorgehen | Hinweis: Kritisches Problem? |
|---|---|---|
critical bleeding /
|
|
|
Airway
|
|
|
Breathing
|
|
|
Circulation
|
|
|
Disability
|
|
|
Exposure /
|
|
|
Fokussiertes Vorgehen
Nach initialer ABCDE-Stabilisierung fokussiertes Vorgehen:
- Untersuchung und Anamnese (SAMPLERs, s.unten)
- Monitoring ("Standard")
- 6-Kanal-EKG
- Pulsoxymetrie*
- nichtinvasiver Blutdruck mit automatischem Intervall 2-3 Min
- i.v. Zugang + Blutentnahme (inkl. venöse BGA)
- Frühzeitig mindestens 2 sichere iv.-Zugänge bei kritisch Kranken (alternativ 1 intraossärer Zugang)
Nicht an paretischer / infizierter/ verletzter Extremität oder Shuntarm, alternativ auch „dirty double“: Rasche Anlage von ZVK und art. Zugang in Leiste (bei etwaig nötiger Coronarangiographie: Rechte Leiste und Handgelenk für Kardiologie frei lassen)
- Frühzeitig mindestens 2 sichere iv.-Zugänge bei kritisch Kranken (alternativ 1 intraossärer Zugang)
- Diagnostik (z.B. EKG, BGA, Notfallsonografie, CT, Röntgen)
- Evaluation kritischer und gefährlicher Differenzialdiagnosen je nach Leitsymptom
- Erstellen einer Arbeitsdiagnose und Therapieplan
- Regelmäßige Re-Evaluation von Pat.-Zustand und Diagnose
Merkhilfe für die ersten Schritt des Teams (parallel zu cABCDE/xABCDE):
Clothes off (Kleidung entfernen)
Oxygen (Sauerstoffgabe)
Monitoring anbringen (SpO2, RR, EKG, Temp.)
Access (i.v. Zugang/Zugänge, Blutentnahme / BGA)
* CAVE: Mehrere Untersuchungen deuten darauf hin, dass sowohl Pulsoxymeter als auch Infrarot-Temperaturmessungen Menschen mit dunkler Hautfarbe systematisch unterschätzen und z.B. falsch niedrige Temperaturen und falsch hohe Sauerstoffsättigungen anzeigen kann!
Anamnese - SAMPLERS
Symptome
Allergien
Medikation
Past Medical History (Vorgeschichte)
Letzte Mahlzeit / Ausscheidung
Ereignis (aktuell)
Risikofaktoren
Schwangerschaft?
Akute Killer
Während viele Erkrankungen oder Verletzungen mittel- oder langfristig zum Tod von Patient:innen führen können, sind nur relativ wenige Pathologien akut, innerhalb von Sekunden oder Minuten tödlich. Diese müssen in einer “Peri-Arrest-Situation” sofort und vorrangig behandelt werden. Anbei pragmatische Checklisten bei unklarer Genese.
Trauma - Akute Killer
- Spannungspneumothorax (v.a. bei penetrierendem Thoraxtrauma oder Thoraxtrauma unter invasiver Beatmung)
- Perikardtamponade (z.B. bei penetrierendem/stumpfem Thoraxtrauma)
- Exsanguination (Verbluten nach innen oder außen)
Checkliste Peri-Arrest bei Trauma
- Externe Blutungen stillen (+ (Massiv-) Transfusion, Gerinnungstherapie)
- O2 -Gabe (maximaler Flow über Reservoir-Maske, ggf. NIV)
- Thoraxdekompression beidseits
- Sono mit Fokus Perikardtamponade (→ Thorakotomie indiziert?)
Nicht-Trauma - Akute Killer:
- Hypoxie (z.B. akute Aspiration, Atemwegsverlegung)
- Rhythmusstörung (z.B. bei Myokardinfarkt, Hyperkaliämie)
- Fulminante Lungenembolie
- Akutes Aortensyndrom (Aortendissektion oder rupturiertes Aortenaneurysma)
- Exsanguination (z.B. GI-Blutung / Varizenblutung)
- Perikardtamponade (selten bei Nicht-Trauma)
Checkliste Peri-Arrest ohne Trauma
- O2 -Gabe (maximaler Flow über Reservoir-Maske, ggf. NIV)
- Defi-Patches: Rhythmusstörung? (ggf. Defibrillation/Kardioversion; Pacing)
- Sono: Blick auf RV (LAE?), Perikard (Tamponade?), Aorta (Dissektion/Aneurysma?)
- Bei Hinweis auf Blutung: (Massiv-)Transfusion, Gerinnungstherapie
Schmerzen
Onset: Wann und wie war Schmerzbeginn?
Provokation: Was verschlimmert / lindert die Schmerzen?
Quality: Wie fühlen sich die Schmerzen an?
Region: Lokalisation und Ausstrahlung der Schmerzen
Severity: Intensität der Schmerzen
Time: Zeitlicher Verlauf der Schmerzen
Unbedingt Vorsicht mit Suggestivfragen!
Siehe auch:
Überproportionaler Schmerz
(„Pain out of proportion“): Ev. Hinweis auf kritische Situation!
Überproportionaler Schmerz - gefährliche Ursachen
Gefährliche Ursachen für überproportionalen Schmerz | |
|---|---|
Kopf/Hals |
|
Thorax |
|
Abdomen |
|
Schwangere | |
Urogenital (♂︎) | |
Extremitäten | |
Schockraum-Management
Allgemeines Flowchart für Schockraum-Management, angepasst/vereinfacht nach Advanced Critical illness Life Support (ACiLS) “(PR-E-)AUD2IT”-Schema.
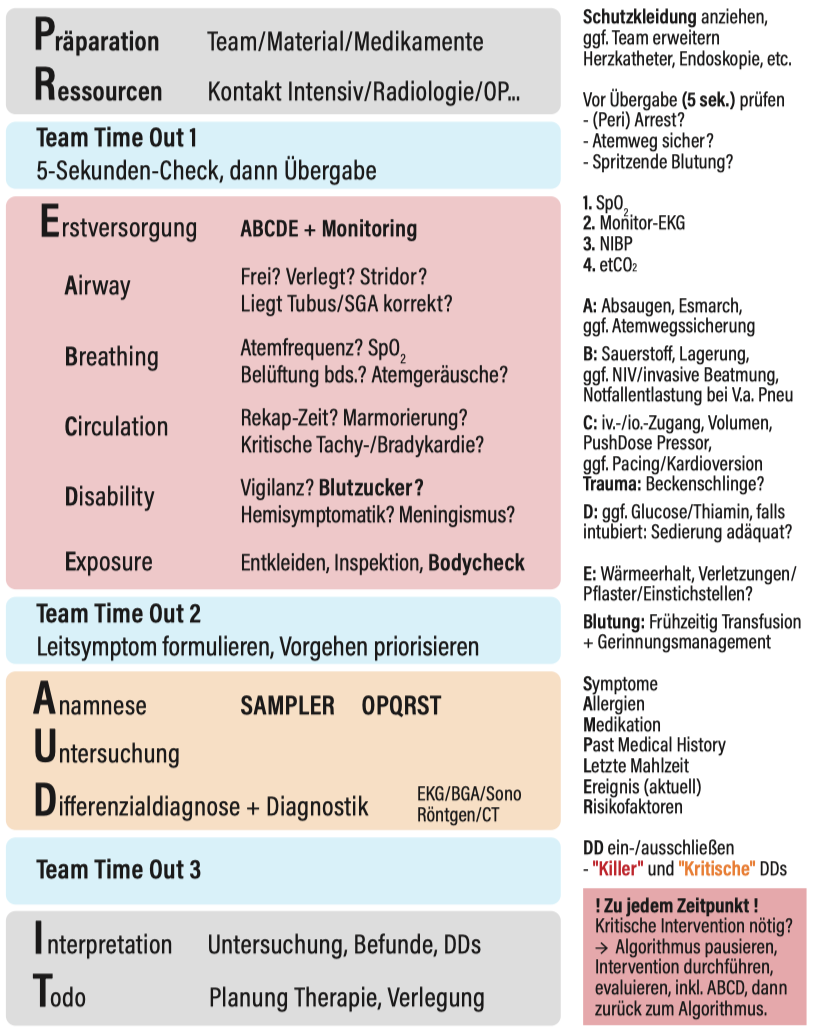
Die Schockraum-Versorgung teilt sich in mehrere Phasen:
- Vorbereitung:
Je nach Meldebild werden Material, Medikamente und "Mindset" vorbereitet. Mit wichtigen Schnittstellen / anderen Abteilungen wird vorab Kontakt aufgenommen (z.B. mit Radiologie, falls schnelle Bildgebung potentiell nötig ist, Blutbank bei Blutung, Intensivstation für notwendiges Intensivbett). Das gesamte Team wird versammelt und die verfügbaren Informationen und ein grober Plan (soweit möglich) kommuniziert. - Eintreffen und Übergabe (hier auch "Team Time Out 1")
Bei Eintreffen des Rettungsteams erfolg noch vor der Übergabe eine "5-Sekunden" Kontrolle durch die/den Teamleader:in - ist Pat. stabil genug für die Übergabe? Oder sind Sofortmaßnahmen notwendig? Dann erfolgt die strukturierte Übergabe. - Erstversorgung
Nach Übergabe erfolgt die Umlagerung (das Monitoring sollte überlappend übernommen werden, z.B. nach dem Schema SpO2 → EKG → NIBP → etCO2.
Dann erfolgt das Schockraum-Management und Abarbeitung von kritischen Problemen nach ABCDE. Hier liegt der Fokus auf akut bedrohlichen Problemen, kritischen Interventionen falls nötig (z.B. Thoraxentlastung, Atemwegssicherung, Katecholamingabe) - Team: Leitsymptom und Plan
Nach der ABCDE-Stabilisierung wird im Team ein Leitsymptom definiert und der Plan bzw. Priorisierung für die nächsten Schritte festgelegt. - Anamnese, Untersuchung, Diagnostik
Nun werden die Anamnese und Untersuchung vervollständigt, spätestens jetzt ein 12-Kanal-EKG und Notfallsonografie durchgeführt (je nach Fall und Symptomatik), ggf. auch weitere Bildgebung / Diagnostik - Team: Planung
Je nach Ergebnis der Befunde folgt nun die weitere (ev. definitive) Versorgung. Die Befunde werden diskutiert und führen zu einer Diagnose. - Weitere Versorgung
Je nach Befund und Diagnose erfolgt die weitere Versorgung (z.B. im OP, auf Intensivstation oder auch Normalstation etc.)
Mehr zum Trauma-Schockraum siehe Polytrauma / Schockraum
(Schockraumkriterien Trauma RechenhilfeDiese Rechenhilfe findest du in der Notfallguru-App)
Nichttraumatologischer Schockraum
(auch Nontrauma Schockraum). Verschiedene Alarmierungskriterien (angepasst nach Weißbuch Nichttraumatologischer Schockraum):
Schockraumkriterien Nicht-Trauma RechenhilfeDiese Rechenhilfe findest du in der Notfallguru-App
Klinischer Gesamteindruck
- Kritischer Gesamtzustand
- Drohende respiratorische Erschöpfung
Pathologische Befunde (ABCDE-Probleme)
A-Problem
- (Drohende) Atemwegsverlegung (z.B. durch Schwellung, Angioödem, Fremdkörper, Blutung, fehlende Schutzreflexe)
B-Problem
- Initiales SpO₂ ≤ 85% unter Raumluft
- SpO₂ ≤ 89% unter Sauerstoffgabe ≥ 6l O₂
- Atemfrequenz ≤ 6/min oder ≥ 30/min
- Inhalationstrauma (thermisch / toxisch / chemisch)
C-Problem
- Niedrigster gemessener Blutdruck < 80 mmHg (z.B. septischer / hämorrhagischer / kardiogener Schock, Anaphylaxie)
- Herzfrequenz ≤ 40/min oder ≥ 180/min (z.B. durch Ventrikuläre Tachykardie, höhergradiger AV-Block, tachykardes Vorhofflimmern)
- Reanimation / ROSC (ggf. spezieller Cardiac-Arrest-Alarm)
- STEMI / Okklusiver Myokardinfarkt (OMI) (ggf. spezieller STEMI-Alarm)
D-Problem
- Unklare Bewusstlosigkeit
- Status Epilepticus
- Neue oder progrediente Vigilanzstörung GCS ≤ 9
- Fehlende Schutzreflexe
- Akutes neurologisches Defizit (ggf. spezieller Schlaganfall-Alarm)
E-Problem
- Liegetrauma
- Metabolische Störung (z.B. Ketoazidose, schwere Elektrolytentgleisung)
- Hypothermie ≤ 32°C oder Hyperthermie ≥ 40°C
- V.a. Sepsis (Infekt + z.B. qSOFA ≥ 2 Punkte, alternative Scores, z.B. NEWS2Diese Rechenhilfe findest du in der Notfallguru-App)
Prähospitale Maßnahmen
- Invasive oder nichtinvasive Beatmung
oder Highflow-Therapie (HFNC) - Erforderliche Atemwegssicherung
- Reanimation
- Katecholamingabe
Leitsymptome + kritische DD
Wichtigste Differenzialdiagnosen nach Leitsymptomen, angepasst und vereinfacht nach ACiLS-Schemata: KILLER-Diagnosen (rot, müssen ausgeschlossen werden) und kritische DDs (orange, sollten erwogen werden).
Leitsymptome und kritische Differenzialdiagnosen
Leitsymptom | Killer-DDs 💀 | andere kritische DDs |
|---|---|---|
Dyspnoe |
|
|
Thoraxschmerz |
|
|
Schock |
|
|
Vigilanzminderung |
|
|
CPR/Post-ROSC |
|
|
Akutes / unklares Abdomen |
|
|
Debriefing
Eine regelhafte Nachbesprechung (Debriefing) von Schockraum-Fällen dient u.a. der eigenen Evaluation, der Verbesserung der eigenen, insb. aber auch der Team-Leistung. Fehler und „unrunde“ Abläufe können so frühzeitig erkannt und systematische Fehl-Organisation vermieden werden.
Zudem - und besonders wichtig - dient eine Nachbereitung auch der psychischen Gesundheit des gesamten Teams.
Hot Debrief und exemplarischer Ablauf
Im Unterschied zu einem umfangreichen „kalten“ Debriefing, Tage oder Wochen nach einem meist belastenden Ereignis, ist ein „Hot Debrief“ wegen der kurzen Dauer von wenigen Minuten auch im Rahmen eines stressigen Dienstes möglichst zeitnah nach einem Einsatz / einem Fall realistisch durchführbar. Eine Person muss die Nachbesprechung leiten, optimal entwickelt sich in der Abteilung eine Kultur, die „automatisch“ Nachbesprechungen / „Hot Debriefing“ fordert. Es sollten aktiv alle, an der Situation Beteiligten und Anwesende (inkl. Azubis, Studierende, etc.), eingeladen werden.
Exemplarischer Ablauf:
- Grundregeln: Max. 10min Dauer, Vertraulichkeit klar verbalisieren
- Was lief gut?
- Was könnte man (für das nächste Mal) verbessern?
- Falls kritische Fehler passiert sind: Hätte man diese verhindern können?
- Abschluss: Kurze (!) Zusammenfassung
Mehr zum Hot Debrief nach belastenden Situationen.
Intensivpatient:in in der Notaufnahme
Manchmal müssen intensivmedizinisch zu versorgende Patient:innen länger als ursprünglich geplant in der Notaufnahme verbleiben, beispielsweise weil erst Kapazitäten auf der entsprechenden Station geschaffen werden müssen. Bei der (länger dauernden) Versorgung ebensolcher Patient:innen sollten einige Aspekte bedacht werden:
Typische Zielwerte (ggf. anzupassen an vorliegende Pathologie!):
- MAP >65mmHg
- SpO2 94-98%
- etCO2 35-45 mmHg
- pH 7,35-7,45
Checkliste: Intensiv-ABCDE in der Notaufnahme
- Atemweg
- Cuffdruck messen und anpassen (Ziel: 25-30 mmHg bzw. 5 mmHg über pMax)
- Bei (Um)Lagerung immer Tubus zusätzlich manuell fixieren
- durchgehend Kapnografie nutzen
- Beatmung
- Tidalvolumen 6(-8)ml/kg Idealgewicht, auf vollständige Exspiration achten (Flowkurve)
- Atemfrequenz (normal ca. 15/min) und I:E (normal 1:1,5 bis 1:2) an etCO2 anpassen, Kapnografie
- C Kreislauf
- Arterielle Blutdruckmessung etablieren
- Nach Bedarf Katecholamine (z.B. Noradrenalin-Perfusor) bzw. Volumengabe
- ZVK-Anlage (bei zeitlichen und personellen Ressourcen)
- D Sedierung:
- Propofol-Perfusor initial z.B. mit 2mg/kg/h - nach Bedarf bis 4mg/kg/h erhöhen
- Bei schmerzhaften Eingriffen / zur Tubustoleranz z.B. Fentanyl-Bolus 1-2µg/kg iv. (ggf. zusätzlich Perfusor z.B. mit Sufentanil oder Remifentanil)
- Narkosetiefe ausreichend? Hinweise für nicht ausreichende Tiefe: U.a. Tachykardie, Tränen, Pressen gegen Beatmung.
- E Weiteres
- Regelmäßige arterielle BGA direkt nach Intubation, dann initial alle 30 min sowie nach größeren Beatmungsanpassungen
- Anlage Blasenkatheter
- Anlage Magensonde (insb. bei zuvor längerer NIV oder Beutel-Beatmung)
- Auf Wärmeerhalt achten - Decken, ggf. Wärmelampe (bei ROSC nach Reanimation umstritten)
- Stundenlanger Aufenthalt: Dekubitus vermeiden (Oberkörper-Hochlagerung 30°, „echtes“ Bett statt Notaufnahme-Liege, alle 2h Positionswechsel / Drehen)
Sowie:
- Engmaschige Rücksprache mit Intensiv: Wann ist Übernahme möglich? Oder ist eine Verlegung in ein externes Haus evtl. sinnvoller?
- Probleme antizipieren, insb. reicht Sauerstoff(flasche) aus? Reicht Füllmenge der Perfusoren aus? Falls der Patient im Schockraum verbleibt: wo werden weitere Schockräume angenommen?
Details zum Transport kritisch Kranker (Verlegung nach Extern, auch Transport auf andere Stationen / Bereiche siehe Intensivtransport.
OSKAR in ED
Prolongierte Intensivversorgung: Akronym "OSKARinED"
"OSKAR in ED"
Flowchart OSKAR in ED
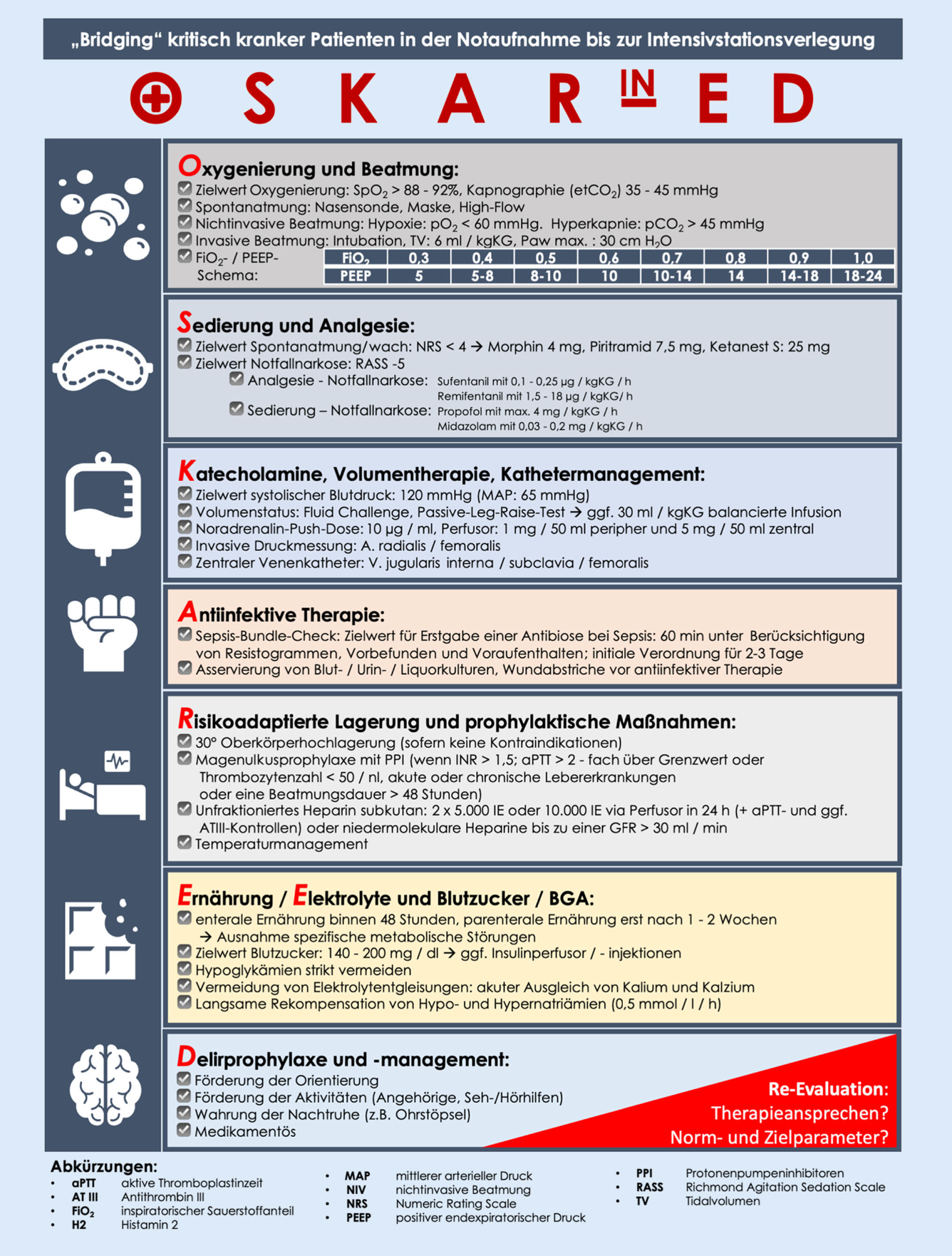
Quelle: Kemper, J. J. et al. Grundlagen des notfallmedizinischen „Bridgings“ von kritisch kranken Patienten in der Notaufnahme bis zur Intensivstationsverlegung. Notf. Rettungsmedizin 1–12 (2024).
https://link.springer.com/article/10.1007/s10049-023-01276-0
Open Access Publikation, veröffentlicht 2024 unter Creative Commons Namensnennung 4.0 (keine Änderungen an der Grafik vorgenommen)
Oxygenierung und Beatmung
Sedierung und Analgesie
Katecholamine, Volumentherapie, Kathetermanagement
Antiinfektive Therapie
Risikoadaptierte Lagerung und prophylaktische Maßnahmen
Ernährung / Elektrolyte / Blutzucker / BGA
Delirprophylaxe und -management
Checkliste Notfallnarkose
Mehr Informationen siehe auch Atemwegsmanagement.
Checkliste Notfallnarkose - RSI
Checkliste Notfallnarkose
Indikation und Team |
|---|
|
Vorbereitung: Situation optimieren |
|---|
|
Notfallnarkose (RSI) - "Plan A" (grüne Phase) |
|---|
|
Intubation nicht erfolgreich - "Plan B" (gelbe Phase) |
|---|
|
CICO (Cannot Intubate, Cannot Oxygenate) - „PLAN C“ (ROTE PHASE) |
|---|
|
Weiterführende Literatur und Links
Interessante Links (frei zugänglich)
- Überblick Publikationen Nichttraumatologischer Schockraum - open access (Notfall & Rettungsmedizin)
- Leitlinie Gefäßzugänge bei erwachsenen Notfallpatienten im Schockraum (AWMF 2025)
- Grundlagen des notfallmedizinischen "Bridging" von kritisch kranken Patienten in der Notaufnahme bis zur Intensivstationsverlegung - OSCAR in ED (NORE 2024, open access)
- Infografik Nichttraumatologischer Schockraum (Nerdfallmedizin 2023)
- Nichttrauma-Schockraum (PR_E-)-AUD2IT Schema (Nerdfallmedizin 2023)
- Weißbuch Nichttraumatologischer Schockraum (DGINA 2022)
- Leitlinie Nichtinvasive Beatmung (AWMF 2022)
- Leitlinie Extrakorporale Zirkulation ECLS/ECMO (AWMF 2020)
Literatur
- DGAI. S1-Leitlinie Gefäßzugänge bei der Akutversorgung erwachsener Notfallpatienten im Schockraum. AWMF (2025).
- Dünser, M. W. u. a. Emergency critical care - life-saving critical care before ICU admission: A consensus statement of a Group of European Experts. J. Crit. Care 87, 155035 (2025).
- Reindl, M. et al. „Emergency critical care“ in der Notaufnahme. Literaturübersicht und aktuelle Konzepte. Notf. Rettungsmedizin 1–9 (2024)
- Kemper, J. J. et al. Grundlagen des notfallmedizinischen „Bridgings“ von kritisch kranken Patienten in der Notaufnahme bis zur Intensivstationsverlegung. Notf. Rettungsmedizin 1–12 (2024).
- Jung, C. et al. Monitoring kardiovaskulärer Notfallpatienten in der Notaufnahme. Notf. Rettungsmedizin 1–12 (2023)
- Wilhelm, W. & Sakka, S. G. Praxis der Intensivmedizin, konkret, kompakt, interdisziplinär. (Springer, 2023).
- Herold, V. Internistische Intensivmedizin. (2023).
- Michael, M., Kumle, B., Kümpers, P., Pin, M. & Bernhard, M. ABCDE im nicht-traumatologischen Schockraum. Anästh Intensivmed 160–172 (2023).
- DGPB. S2k-Leitlinie Nichtinvasive Beatmung als Therapie der akuten respiratorischen Insuffizienz. AWMF 7, 277–288 (2023).
- Kumle, B. et al. „B-Probleme“ des nichttraumatologischen Schockraummanagements. Notf. Rettungsmedizin 26, 4–14 (2023).
- Michael, M. et al. „C-Probleme“ des nichttraumatologischen Schockraummanagements. Notf. Rettungsmedizin 26, 81–92 (2023).
- Kumle, B. et al. „Expositions(E)-Probleme“ des nichttraumatologischen Schockraummanagements. Notf. Rettungsmedizin 1–11 (2023).
- Gräff, I., Ehlers, P. & Schacher, S. SINNHAFT – die Merkhilfe für die standardisierte Übergabe in der zentralen Notaufnahme. Notf. Rettungsmedizin 1–5 (2023).
- Struck, M. F. et al. Vascular access in the initial management of adult emergency patients in the resuscitation room. Anästh Intensivmed (2022).
- Bernhard, M. et al. Versorgung kritisch kranker, nicht-traumatologischer Patienten im Schockraum. Notf. Rettungsmedizin 25, 1–14 (2022).
- Wong, A.-K. I. et al. Analysis of Discrepancies Between Pulse Oximetry and Arterial Oxygen Saturation Measurements by Race and Ethnicity and Association With Organ Dysfunction and Mortality. JAMA Netw. Open 4, e2131674 (2021).
- Michael, M. et al. „A-Probleme“ des nichttraumatologischen Schockraummanagements. Notf. Rettungsmedizin 24, 223–234 (2021).
- Michael, M. et al. „D-Probleme“ des nichttraumatologischen Schockraummanagements. Notf. Rettungsmedizin 24, 1004–1016 (2021).
- Sjoding, M. W., Dickson, R. P., Iwashyna, T. J., Gay, S. E. & Valley, T. S. Racial Bias in Pulse Oximetry Measurement. N. Engl. J. Med. 383, 2477–2478 (2020).
- DGTHG. S3-Leitlinie Extrakorporale Zirkulation (ECLS / ECMO), Einsatz bei Herz-und Kreislaufversagen. AWMF (2020).
- Romero-Brufau, S. et al. The fifth vital sign? Nurse worry predicts inpatient deterioration within 24 hours. JAMIA Open 2, 465–470 (2019).
- Weingart, S. D. & Borshoff, D. C. The Resuscitation Crisis Manual. (2018).